Odra to wysoce zaraźliwa choroba wirusowa. Wirus odry jest jednym z najbardziej zakaźnych wirusów znanych współczesnej medycynie. Gdyby nie obowiązkowe szczepienia, byłby on w stanie zaatakować aż 90% całego społeczeństwa. Choroba rozpoczyna się od mało specyficznych symptomów (złe samopoczucie, katar, kaszel, zapalenie spojówek z łzawieniem, gorączka). Trwają one zazwyczaj od 2 do 4 dni. Na tym etapie, choroba często jest mylona ze zwykłym przeziębieniem, co jest bardzo zgubne. Pacjent już w tym okresie może zarażać inne osoby.
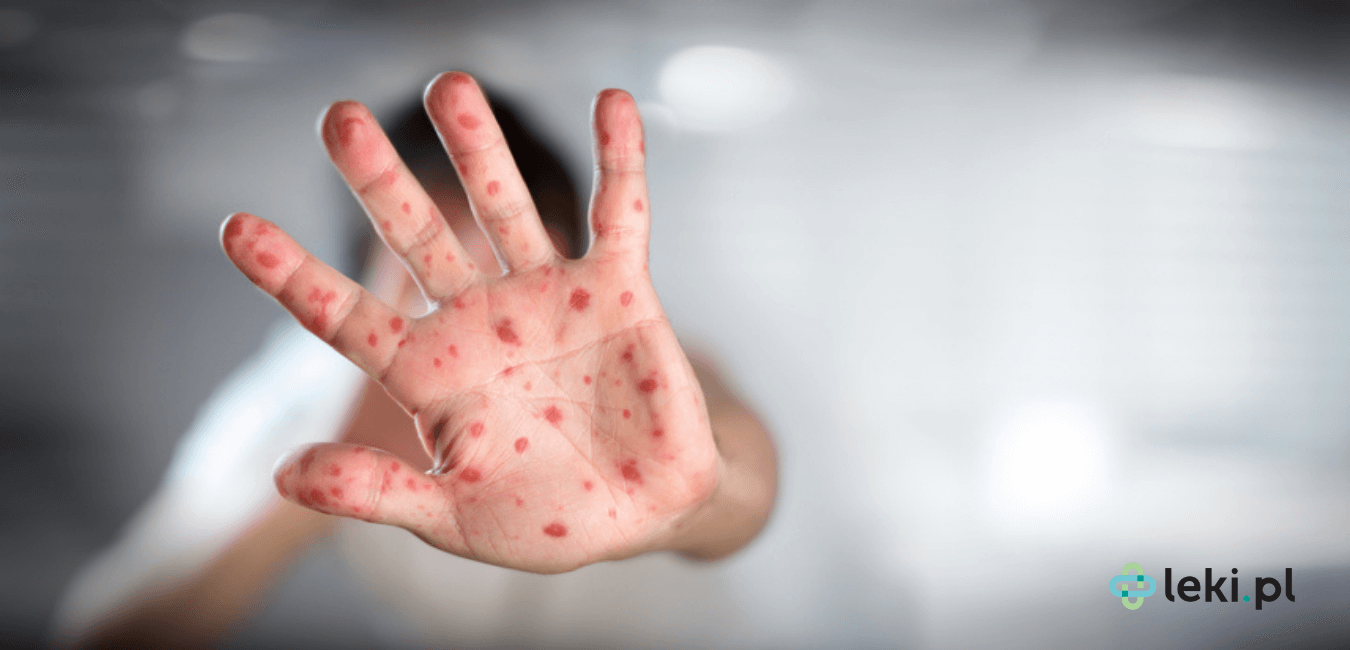
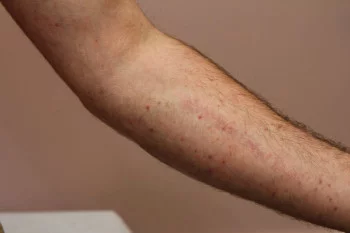
Kolejnym etapem jest pojawianie się 1-2 mm białawych plamek, a następnie, około 14 dnia od zakażenia, występuje rumieniowa, plamisto-grudkowa, nieswędząca wysypka. Na początku uwidacznia się przy linii włosów oraz za uszami, dalej wędruje w dół wzdłuż tułowia i kończyn, obejmując powierzchnię dłoni i podeszwy stóp. Po wysypce mogą zostać przebarwienia na skórze, a naskórek może się złuszczać. Innymi powszechnymi objawami są biegunka i wymioty, a także powiększenie węzłów chłonnych i śledziony. Odra trwa zazwyczaj około 10 dni. Jej przebieg jest znacznie cięższy u dorosłych niż u dzieci [1].
Jak przenosi się wirus odry?
Wirus odry przenoszony jest drogą kropelkową, bądź przez bezpośredni kontakt z wydzieliną jamy nosowo-gardłowej lub moczem zakażonej osoby. Od momentu zakażenia, objawy pod postacią m.in. gorączki i wysypki występują dopiero po około 7-18 dniach. Osoba zakażona wirusem odry jest w stanie zarażać inne osoby już 1-3 dni przed pojawieniem się pierwszych symptomów, czyli w momencie, gdy jest jeszcze nieświadoma swojej choroby [1].
Dlaczego odra jest taka niebezpieczna?
Odra niesie ze sobą ryzyko wystąpienia powikłań ze strony układu oddechowego, nerwowego oraz pokarmowego. U dzieci najczęściej występuje zapalenie ucha środkowego, zaś u dorosłych dochodzi do rozwoju zapalenia płuc, wymagającego nierzadko leczenia szpitalnego (Czytaj także: Obowiązkowe szczepienia w Polsce). Powikłaniami odry ze strony układu pokarmowego są:
- biegunka;
- zapalenie wątroby, wyrostka robaczkowego, jelita krętego i okrężnicy oraz węzłów chłonnych krezki.
Do powikłań neurologicznych należą zaś zapalenie mózgu i/lub zapalenie opon mózgowo-rdzeniowych. Ryzyko powyższych powikłań jest ściśle skorelowane z wiekiem. Powyżej 10. roku życia jest 2-, 3-krotnie wyższe niż u młodszych dzieci. Co ważne, zachorowanie na odrę jest również obarczone ryzykiem wystąpienia odległych powikłań, ujawniających się nawet po kilku — kilkunastu latach od zakażenia. Może to być m.in. podostre stwardniające zapalenie mózgu (SSPE) [1].
Szczepienia na odrę
Szczepienie dzieci na odrę wprowadzono w Polsce w 1975 roku, jednak na początku nie cieszyło się ono dużym zainteresowaniem. Dopiero po upływie 3 lat udało się zaszczepić około 50% dzieci podlegającym temu szczepieniu (było ono wówczas przeznaczone dla dzieci w wieku 13-15 miesięcy). W 1991 roku wprowadzono do kalendarza szczepień drugą dawkę szczepienia na odrę w 8. roku życia. Obecnie obowiązuje program szczepień wprowadzony w 2005 roku (zmodyfikowany w 2019 roku). Według jego schematu dzieci dostają pierwszą dawkę szczepionki w 13-15 miesiącu życia, a drugą (przypominającą) w 6. roku życia. Szczepionka jest żywą, atenuowaną skojarzoną szczepionką przeciwko odrze oraz śwince i różyczce (MMR, Priorix). Przyjęcie dwóch dawek tego preparatu wzbudza powstanie swoich przeciwciał u 95% chorych i prawdopodobnie zapewnia odporność na całe życie [1,2].
Na czym polega odporność zbiorowiskowa?
Odporność zbiorowiskowa, inaczej zwana populacyjną, stadną lub grupową, to nieocenione zjawisko, ratujące życie wielu osobom. Stanowi ochronę dla osób nieuodpornionych — niezaszczepionych np. ze względu na przeciwwskazania zdrowotne bądź wiek. Próg odporności zbiorowiskowej stanowi taki odsetek uodpornionych osób w populacji, po którego osiągnięciu liczba zakażeń zaczyna się zmniejszać. W przypadku odry zazwyczaj wymaga to uodpornienia 90-95% populacji [3] (Czytaj także: Szczepionka na Covid-19 – dlaczego warto?).
Odporność stadna niesie ze sobą szereg korzyści:
- zmniejsza potencjalne źródła zakażenia;
- redukuje krążenie wirusa w populacji narażonej na zachorowanie;
- chroni osoby nieobjęte szczepieniami, w tym małe dzieci, które nie zdążyły się jeszcze zaszczepić;
- może prowadzić do eliminacji i eradykacji określonej choroby zakaźnej [4].
Odra w Polsce
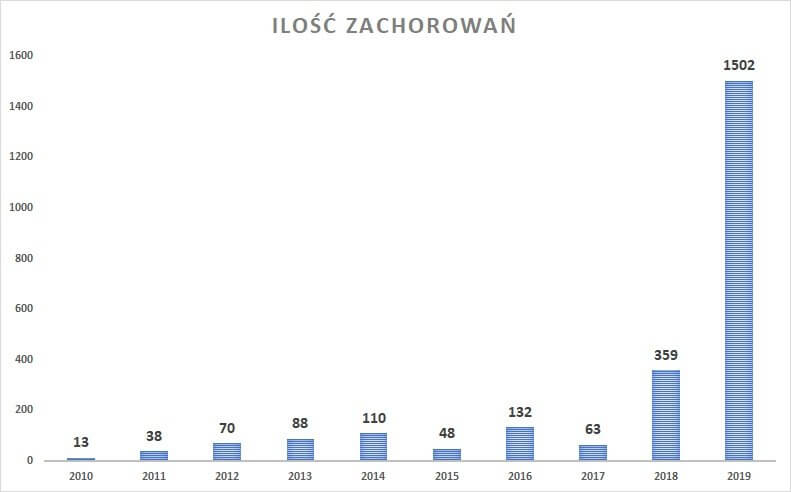
Od 1991 roku, czyli od momentu wprowadzenia dwudawkowego szczepienia dzieci przeciwko odrze, liczba zachorowań zaczęła spadać. W latach 1991-1994 liczba chorych na odrę wynosiła 2419 przypadków. W latach 1995-1999 było ich zaledwie 639, czyli prawie 4-krotnie mniej. Taki dwudawkowy schemat szczepień okazał się skuteczny. Do 2010 roku, krok po kroku, liczba zaszczepionych wzrastała, a ilość przypadków zakażeń wirusem odry była na tyle niska, że mogliśmy czuć się bezpieczni. W 2010 roku ilość przypadków odry w Polsce wynosiła tylko 13! Stan ten utrzymywał się na względnie niskim poziomie, aż do 2018 roku, gdy swoją działalność nasiliły ruchy antyszczepionkowe. Jak widać na poniższym schemacie, wzrost liczby zachorowań był nagły i gwałtowny już w 2018 roku (359 przypadków). W 2019 roku liczba zachorowań wzrosła jeszcze 4-krotnie, osiągając poziom 1502 zachorowań!
Co się stało z naszą odpornością stadną?
WHO (Światowa Organizacja Zdrowia) ocenia krytycznie sytuację epidemiologiczną dotyczącą odry. Eksperci wyraźnie wskazują, że za intensywny wzrost zachorowań na odrę odpowiedzialne są w głównej mierze tzw. ruchy antyszczepionkowe. Szerzą one nieprawdziwe informacje na temat szczepionek, co skutkuje obniżonym zaufaniem społeczeństwa oraz wątpliwościami dotyczącymi bezpieczeństwa i skuteczności szczepień. Choć wszystkie tezy ruchów antyszczepionkowych można łatwo obalić dowodami naukowymi, to trafiają one nierzadko na podatny grunt nieświadomych rodziców, którzy w nie wierzą i rezygnują ze szczepienia swoich dzieci [5] (Czytaj także: Nieobowiązkowe szczepienia – na co warto zaszczepić swoje dziecko?).
Właśnie w taki sposób utraciliśmy odporność stadną. Wyszczepialność Polaków spadła poniżej bezpiecznego poziomu. Doprowadziła do tego niska świadomość dotycząca szczepień, szerzenie nieprawdziwych tez, nieumiejętne selekcjonowanie informacji, które nas wokół bombardują i niskie zaufanie do pracowników ochrony zdrowia. Jeśli dalej będą szerzone idee antyszczepionkowe, należy przygotować się na powrót wielu chorób, które udało się wyeliminować dzięki szczepionkom.